Sudėtingą endoprotezavimo techniką naudojantis gydytojas ortopedas traumatologas: įkvepia didesnis pacientų pasitenkinimas
„Ši klubo endoprotezavimo technika yra sudėtingesnė, ją sunkiau įsisavinti. Be to, būtini specialūs chirurginiai instrumentai, specifinė nejautra ir visos operacinės komandos pasiruošimas“, – sako gydytojas ortopedas traumatologas Donatas Ulevičius, dirbantis Respublikinėje Vilniaus universitetinėje ligoninėje (RVUL). Jis papasakojo apie klubo sąnario endoprotezavimą – kada reikėtų kreiptis į specialistus, kaip vyksta operacija ir kodėl pasirinko JAV populiarią operacijos techniką.
Klubo sąnarys – vienas didžiausių žmogaus sąnarių, dalyvaujantis kiekviename žmogaus žingsnyje ir laikantis kūno svorį. Kai jo funkcija dėl įvairių priežasčių sutrinka, gyvenimo kokybė ima prastėti. Kokie simptomai rodo, kad jau būtina svarstyti apie klubo sąnario endoprotezavimo operaciją?
Paprastai operaciją rekomenduojame tada, kai pastebimai sumažėja gyvenimo kokybė ir komfortas. Pavyzdžiui, kai žmogus kenčia skausmą, o vaistai nebepadeda. Dėl blogos klubo sąnario funkcijos pasikeičia eisena ir laikysena, blogėja miego kokybė, nes skausmas sustiprėja naktį ar pažadina verčiantis. Be to, esant blogai klubo sąnario funkcijai, kenčia ir gretimi sąnariai – kitas klubas, keliai, stuburas, nes turi prisitaikyti, patiria perkrovas. Sutrinka ir kasdienė veikla, pavyzdžiui, tampa sudėtinga dirbti. Pacientai dažnai sako: „neinu į parduotuvę, nes žinau, kad negrįšiu; nežvejoju, nes sunku įlipti į valtį; atostogaujant visi eina į ekskursiją, o aš einu į kavinę“. Mėgstamas sportas – krepšinis ar futbolas – provokuoja didesnius skausmus.
Tokiais atvejais tikrai galima galvoti apie operaciją. Visada sakau, kad sąnario endoprotezavimas dažniausiai yra ne gyvybę gelbstinti, o gyvenimo komfortą ir džiaugsmą sugrąžinanti operacija, todėl sprendžiame kiekvienu atveju individualiai.
Atrodytų, kad klubo sąnario endoprotezavimas aktualus tik vyresnio amžiaus pacientams. Ką rodo Jūsų praktika?
Griežtų amžiaus ribų tikrai nėra. Pasitaiko pacientų, tik perkopusių 18 metų amžių, kuriems dėl klubo sąnario ligų ar vaikystėje patirtų traumų tenka atlikti endoprotezavimą. Iš kitos pusės, esame operavę ir labai garbingo amžiaus pacientų, virš 90 metų. Bet tai yra žmonės be rimtesnių gretutinių ligų, aktyvūs, sąmoningi, turintys vienintelę problemą – klubo skausmą, todėl jiems svarbu net ir paskutinius gyvenimo metus nugyventi be jo. Džiugu jiems tokią galimybę suteikti.

Jūsų nurodyti atvejai – išskirtiniai, o kaip apibūdintumėte savo tipinį pacientą?
Juos galiu skirstyti pagal priežastį, dėl kurios reikalingas planinis klubo endoprotezavimas – artrozė (natūralus sąnario nusidėvėjimas) arba įgimtos patologijos. Pacientų su artroze amžius paprastai būna apie 60–70 metų. Žinoma, tokį nusidėvėjimą gali paspartinti nutukimas, dideli fiziniai krūviai, pavyzdžiui, baletas ar profesionalus sportas, sisteminės sąnarių ligos – tokių pacientų amžius dažnai tesiekia apie 40–50 metų. Jei žmogus turi įgimtų sąnario pakitimų, pavyzdžiui, displaziją ar įgimtą klubo sąnario išnirimą, tokiems pacientams dažnai būna apie 40 metų.
Kita vertus, mūsų ligoninėje kone kasdien atliekamos ir skubios endoprotezavimo operacijos. Skubiai atliekame endoprotezavimo operacijas garbingo amžiaus pacientams, dažnai vyresniems nei 80 m. patyrusiems šlaunikaulio kaklo lūžius – jiems endoprotezavimas yra gyvybę gelbstinti operacija. Dėl osteoporozės ir būtinumo minimalizuoti operacijos apimtis, naudojami specialūs daliniai endoprotezai. Skubus endoprotezavimas gali būti reikalingas ir dėl avaskulinės šlaunikaulio galvos nekrozės, kuri dažnai pasitaiko gana jaunų, darbingo amžiaus pacientų grupėje.
Kaip atliekate diagnostiką ir įvertinate operacijos poreikį?
Diagnostiką dažniausiai pradedame išklausydami paciento nusiskundimų, vėliau vertiname jo judesių amplitudę, skausmo lokalizaciją ir intensyvumą, eiseną ir laikyseną. Pagrindinis vaizdinis tyrimas yra rentgenograma. Papildomai būna įvertinama bendra paciento sveikatos būklė, kūno masės indeksas, gretutinės ligos. Sprendimą operuoti lemia ne vienas tyrimas, bet kelių veiksnių visuma, o galimą riziką turi nusverti galima nauda.
Tiesa, diagnostika ne visada yra lengva ir greita, nes klubas gali būti „apgaulingas“. Dėl klubo sąnario patologijos, skausmas kartais jaučiamas kelyje, nugaroje ar kitoje kūno vietoje. Todėl pasitaiko atvejų, kai gydytojai ne iš karto tiksliai nustato klubo sąnario artrozę ar kitą klubo sąnario patologiją.
Kaip vyksta Jūsų pasiruošimas operacijai?
RVUL jau daug metų turime galimybę atlikti rentgeno nuotraukas, kurios yra skirtos ne tik diagnostikai, bet ir operacijos planavimui. Tai yra vadinamasis „templeitavimas“, arba operacijos projektavimas kompiuterine programa. Tokiu būdu matome realius anatominius mastelius, kaulinio audinio kokybę ir galime iš anksto suplanuoti, kokių komponentų reikės, koks endoprotezo modelis tinkamiausias.
„Templeitavimas“ naudojamas ir planuojant operacijas esant įgimtoms patologijoms, pavyzdžiui, displazijai, kai chirurgui reikia sukurti tai, ko nebuvo anatomiškai – suformuoti gūžduobę naujoje vietoje. Planavimas yra kritiškai svarbus operacijos kokybei, ir mes tai galime padaryti per kelias minutes. Tokią galimybę turi ne visos Lietuvos ligoninės.
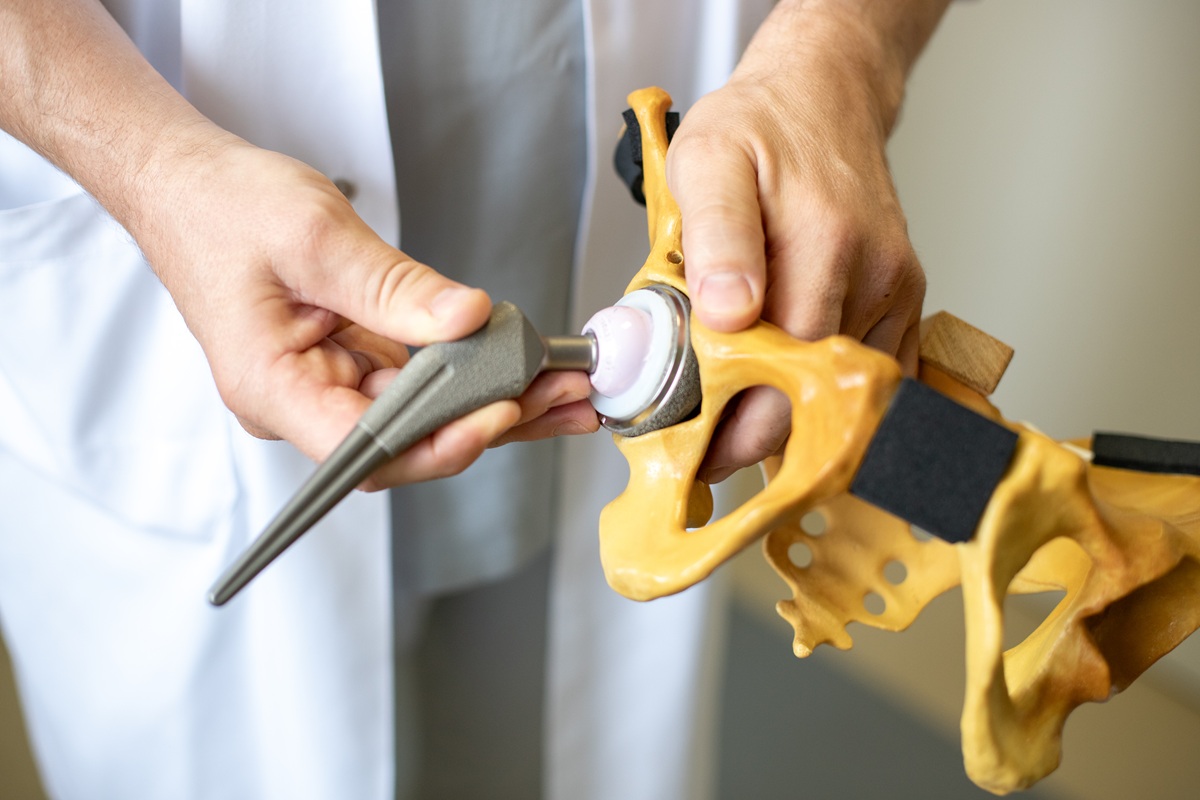
Esate turbūt vienintelis gydytojas ortopedas traumatologas Lietuvoje, naudojantis tiesioginį priekinį pjūvį klubo endoprotezavimo operacijose. Papasakokite apie tai plačiau.
Pasaulyje klubo endoprotezavimo operacijose paprastai naudojami trys standartiniai pjūviai – užpakalinis, šoninis ir tiesioginis priekinis. Lietuvoje dominuoja užpakalinis pjūvis, o tiesioginis priekinis yra žymiai populiaresnis JAV, Prancūzijoje, Šveicarijoje, Belgijoje. Savo įkvėpėju laikau JAV endoprotezavimo žvaigždę, vieną iš tiesioginio priekinio pjūvio pradininkų – Yale’io universiteto profesorių Kristaps’ą Keggi’į, pas kurį stažavausi 2008 m. Jis šiuo pjūviu operavo daugiau nei 50 metų. RVUL tiesioginį priekinį pjūvį pradėjome naudoti prieš maždaug 10 metų, šiuo metu esu vienintelis taip reguliariai operuojantis chirurgas ligoninėje.
Šio pjūvio mokytis labiausiai paskatino operacijų rezultatai ir didesnis pacientų pasitenkinimas. Bet operacijos technika chirurgine prasme yra sudėtingesnė, ją sunkiau įsisavinti. Patyrusiam endoprotezuotojui reikia išoperuoti bent 100 pacientų, kad susiformuotų reikiami įgūdžiai. Be to, būtini specialūs chirurginiai instrumentai, specifinė nejautra. Tai reiškia, kad visa operacinės komanda – gydytojas ortopedas traumatologas, gydytojas anesteziologas reanimatologas, anestezijos ir intensyviosios terapijos slaugytoja ir slaugytojos padėjėja, – privalo turėti specifinių žinių. Be tinkamos komandos tokias operacijas atlikti būtų labai sunku.
Galima sakyti, kad dėl paciento pasirinkote sau sunkesnį kelią. Kuo tiesioginis priekinis pjūvis palankesnis pacientui?
Ankstyvajame pooperaciniame laikotarpyje paciento atsistatymas yra greitesnis ir lengvesnis: jis gali drąsiau sėstis, tūptis, lenktis. Mažesnis ir pats pjūvis, mažesnis invazyvus poveikis audiniams. Būtent tai mane įkvėpė – nors įvaldant šį metodą operacinėje teko paprakaituoti, bet matau, kad pacientas po operacijos jaučiasi geriau, sparčiau sveiksta. Matau tame prasmę ir džiaugiuosi, kad yra jaunų chirurgų, kurie iš manęs mokosi šios technikos.
Tačiau nereikėtų galvoti, kad po tiesioginio priekinio pjūvio pacientui nereikės įdėti pastangų – apribojimų yra mažiau, bet pastangų reabilituojantis reikės tiek pat, kaip ir po užpakalinio pjūvio operacijos. O praėjus maždaug metams po operacijos, abiejų pjūvių rezultatai išsilygina – žmonių pasitenkinimas endoprotezu būna panašus. Svarbu prisiminti ir tai, kad šis pjūvis rekomenduojamas ne visiems – tai sprendžia operuojantis gydytojas ortopedas traumatologas, įvertinęs paciento būklę.
Sakote, kad ir pacientas bet kuriuo atveju turi stengtis, kad endoprotezavimo operacija būtų sėkminga. Koks yra jo indėlis, kokie jūsų patarimai?
Chirurgas gali kontroliuoti veiksmą operacinėje, bet iš jos išėjus sąnarys priklauso pacientui ir nuo paciento priklauso, kaip jis jausis po pusės metų ir vėliau. Todėl reikia glaudaus kontakto su žmogumi, kad jis suprastų, ko tikėtis ir kaip elgtis pooperaciniu periodu, kad rezultatai būtų geri. Taip pat, kaip išvengti dviejų pagrindinių, nors ir retai pasitaikančių, komplikacijų – infekcijos ir šlaunikaulio lūžio.
Dvi pirmąsias savaites pooperacinė žaizda gyja, todėl žmogus turi laikytis tausojančio režimo, nešlapinti žaizdos, laiku ir tinkamai ją perrišti. Vėliau labai svarbus kaulinio audinio įaugimas į endoprotezą – tada jau galima mankštintis, bet reikia save saugoti, stengtis nepaslysti, nenugriūti. Tikrai pasitaiko atvejų, kad žmogus namuose nesilaiko rekomendacijų, vos po savaitės ar kelių lipa kopėčiomis atlikti įvairių darbų, nukrenta ir susilaužo šlaunikaulį. Kartais prasidėjus uždegimui žmonės ne kreipiasi į šeimos gydytoją, o gydosi liaudiškomis priemonėmis. Todėl visada stengiuosi komunikuoti su pacientu, įsitikinti, kad jis tikrai suprato rekomendacijas. Be to, žmonės prisiklauso kitų pacientų istorijų, kurios neretai klaidina, todėl tenka ir psichologu pabūti, paaiškinti.
Na, o maždaug po pusės metų turėtų atsirasti vadinamasis „užmirštas sąnarys“. Ką tai reiškia? Pirmaisiais mėnesiais po operacijos paciento mintys visą laiką sukasi aplink klubo sąnarį – jis išgyvena, fiksuoja kiekvieną garselį, domisi, kaip buvo kitiems pacientams. Praėjus maždaug pusei metų žmogus pradeda pamiršti sąnarį, ir tada mes sakome, kad jau galima džiaugtis rezultatu. Žinoma, kūnas ir toliau keičiasi, kartais po didesnių, kompleksinių operacijų pokyčius matome ir praėjus dvejiems metams po operacijos.
Kokių klubo sąnario endoprotezavimo operacijos rezultatų gali tikėtis pacientai?
Tinkamai parinkus ir implantavus dirbtinį sąnarį ir esant sėkmingam pooperaciniam periodui, galima tikėtis ilgalaikio gero rezultato. Daugumos pacientų gyvenimo kokybė pagerėja – lėtinis skausmas sumažėja arba išnyksta. Atsistačius judėjimo funkcijai, pacientai grįžta prie įprastinės veiklos, buities darbų, kelionių ir laisvalaikio, sporto, kurių buvo priversti atsisakyti. Galų gale jie gali išsimiegoti, sugrįžta gyvenimo džiaugsmas. Svarbiausi veiksniai norint padidinti protezo ilgaamžiškumą – reguliari mankšta, kūno svorio reguliavimas, tinkamas lėtinių ir ūmių infekcijų gydymas (dantų, kvėpavimo, šlapimo takų ir pan.).
Kaip Jūsų ir Jūsų kolegų darbą vertina pacientai?
Ortopedijoje esame lyderiai, mūsų ligoninės endoprotezuotojai operuoja labai daug – per metus atliekame 2,5 tūkst. sąnarių endoprotezavimo operacijų, net 1,5 tūkst. iš jų yra klubo sąnario. Jauni specialistai gali mokytis iš vyresnių kolegų, atmosfera yra labai gera.
Be to, RVUL Ortopedijos ir traumatologijos centre atliekamos ne tik įprastos, bet ir tokios operacijos, kokių kitur Lietuvoje niekas nedaro arba daro itin retai – tai ir dubens osteotomijos, klubo artroskopijos, kojų kaulų ilginimas, judamo aparato onkologinės, dubens ir stuburo lūžių fiksacijos. Tarpdisciplininės komandos sprendžia kompleksines pacientų problemas esant negyjantiems lūžiams, infekcijoms, gydomi kare sužeisti kovotojai iš Ukrainos. Be to, ligoninėje turime ir aukštos kvalifikacijos reabilitacijos komandą – gydytojus ir kineziterapeutus, be kurių būtų sunku pasiekti norimų rezultatų.
Todėl pacientai pasitiki mūsų specialistais ir gydymui atvyksta iš visos Lietuvos, o mes džiaugiamės, galėdami prisidėti prie geresnės jų sveikatos ir komfortiškesnio gyvenimo.